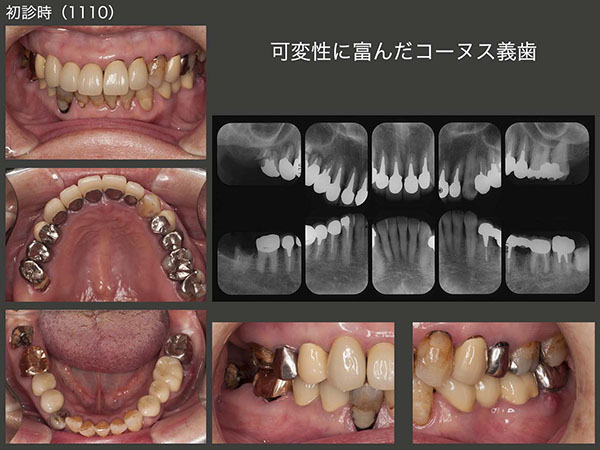
将来の変化に対応したコーヌス義歯
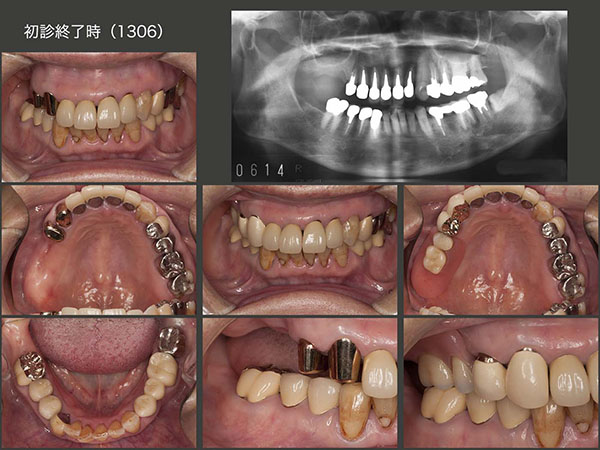
今回は右側の治療を行いたいとの希望で,まず右下3にメタルボンド冠,右下6に硬質レジン前装冠を装着した.一番問題となる右上の補綴設計は,支台歯となる右上3,4に太くて長いメタルコアが入っているため,何時歯根破折が生じてもおかしくない状態であった.そこで,将来の変化に対応しやすいコーヌス義歯を選択した.しかし,主な咀嚼側は歯が咬み合っている数の多い左側になるので,そこまで右側義歯の予後を心配しなくても良いと高を括っていた.2013年6月に取り敢えず治療を終了した.
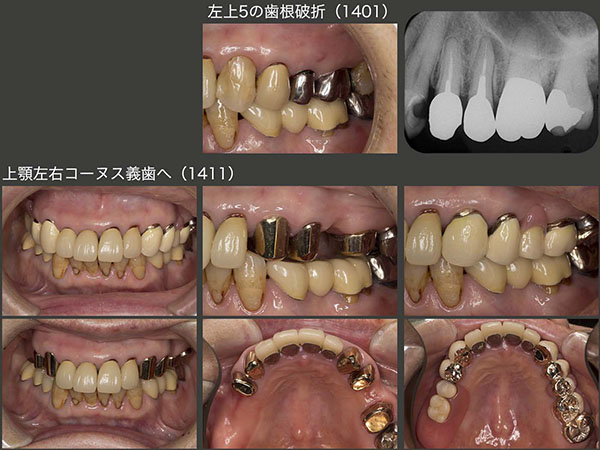
治療終了7ヵ月後の2014年1月,恐れていた歯根破折が左上5に生じた.このことは,右上に義歯を装着するときに,耳にたこができるぐらい説明してきたので,すんなり左上の治療を受け入れてくれた.11月に,上顎左側にも可撤式ブリッジ(コーヌス義歯)を装着した.
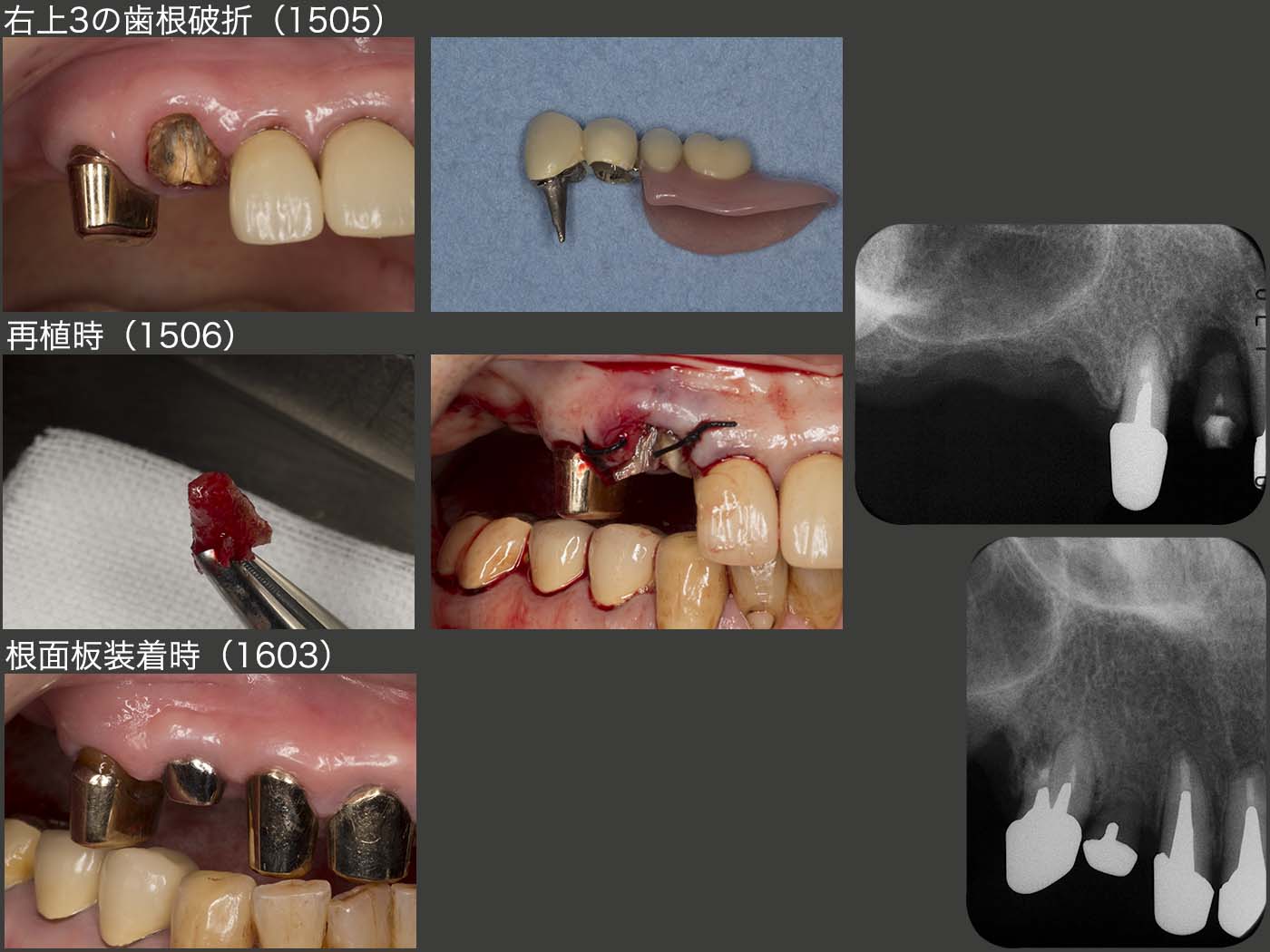
2015年5月,これも恐れていたと言うより予想どおりであるが,右上に問題が生じた.強いて言えば,もう少し年を重ねた先に起こるのでは?また,右上4が先に歯根破折すると思っていた.ところが実際は右上3に歯根破折が生じた.幸い破折線が根尖まで達していなかったので再植することができた.しかし,右上3は支台歯として力,特に水平力を担うには,歯根が短く無理があるため,残りの前歯4本を支台歯として組み込み,上顎の支台歯全てを2次固定し,全体で力に対抗できるようにした.
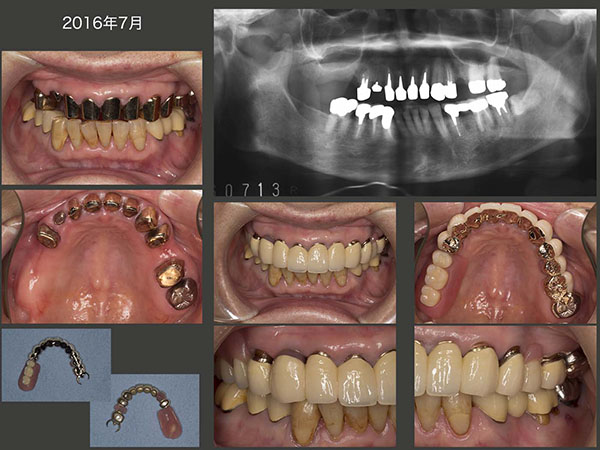
2016年7月,上顎一体型のコーヌス義歯が完成した.固定効果は十分に得られるが,右上4および左上4は無髄歯であることから,将来の歯根破折が心配であることに変わりはない.一方,左下6の根尖病巣はまだそのままであり,左下7の遠心の歯周ポケットも深い.本来は左下の治療も必要であるが,痛みがまだないので本人の治療承諾が得られていない.
その後,20年10月現在,左下7にう蝕が認められ,応急処置を施した.ご主人の看病で忙しいため,左下の本格治療は先延ばしになった.
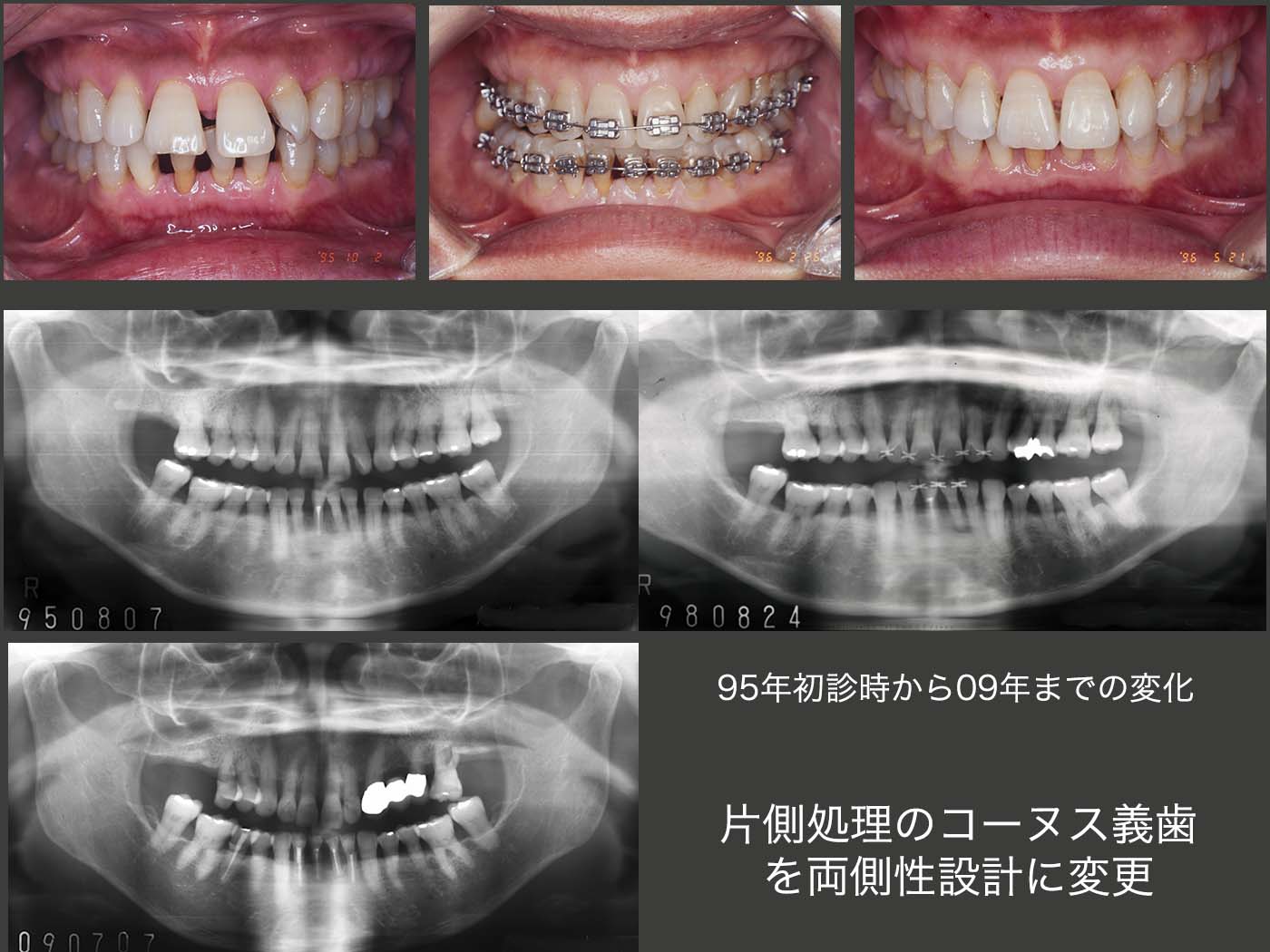
2.片側処理のコーヌス義歯を両側性設計に変更
1995年10月初診.49歳女性.主訴は歯周病の予防をしたい.歯周病の治療終了後に前歯の審美性向上を期待し,歯科矯正を行った.(スライド上段中央の写真は下顎前方位の状態)96年5月,治療は一段落ついた.その後定期的にリコールに応じてもらった.スライド中・下段に95年初診時から2009年までのパノラマX線写真を示す.歯のプラークコントロールは申し分ないが,咬合力が著しく強い.それが一番の原因と思われるが,咬合支持歯で主にここで食事をしていると思われる左上7を98年8月,左上4を00年6月,右上6を06年2月にそれぞれ歯周病で失った.なお,04年5月に右下5を歯冠破折から抜髄した.下顎2〜2の前歯は,咬合力によるアブフラクションおよび歯間ブラシの過度の使用から歯がすり減ったことが原因で抜髄した.
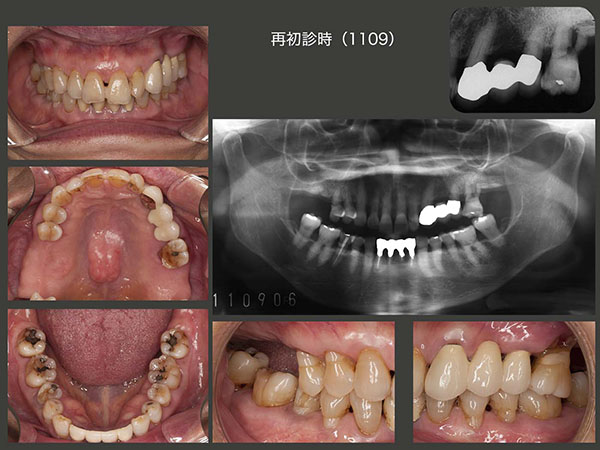
2011年9月,上顎大臼歯部唯一の残存歯であり,かつ咬合支持歯である左上6の歯周病が進行し,10月に抜去した.現状では臼歯部は小臼歯部での咬合となるが,小臼歯だけではこの患者さんの咬合力にはとても耐えることができないと判断した.そこで,コーヌス義歯を製作することにした.コーヌス義歯は義歯を介して歯をつなぐことができるので,歯の連結固定が得られ,咬合力に対抗できる利点がある.(2次固定)また,義歯床でも咬合力を担うことができる.さらに,仕事(美容師)中に,歯を接触(TCH)しないように常に意識すること,および食事中になるべく力を入れないように努力することをお願いした.
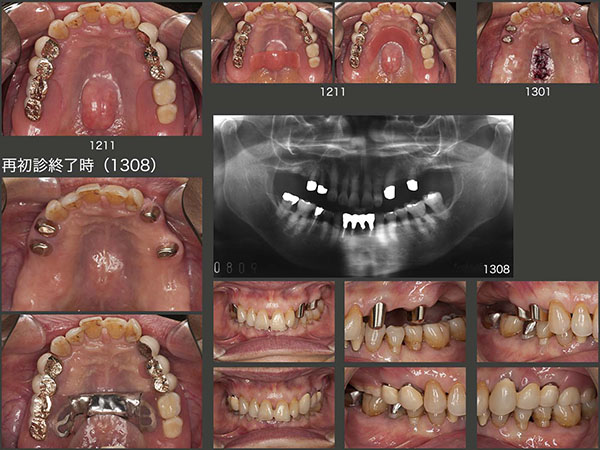
2012年9月,片側処理のコーヌス義歯を左右に装着した.いきなり両側性設計の義歯を装着すると違和感が生じやすいので,まずは口蓋を覆わない形にしたが,11月,装着して直ぐに右上4の歯周ポケットが悪化した.そこで直ぐに固定効果を増すために左右義歯床を連結する必要に迫られた.口蓋を覆う位置を実験的に検討したが,最終的に口蓋隆起を除去し,その空いたスペースに大連結装置を付与させてもらうということで了解してもらった.13年8月,パラタルプレートを装着し,両側性設計の義歯に改変した.
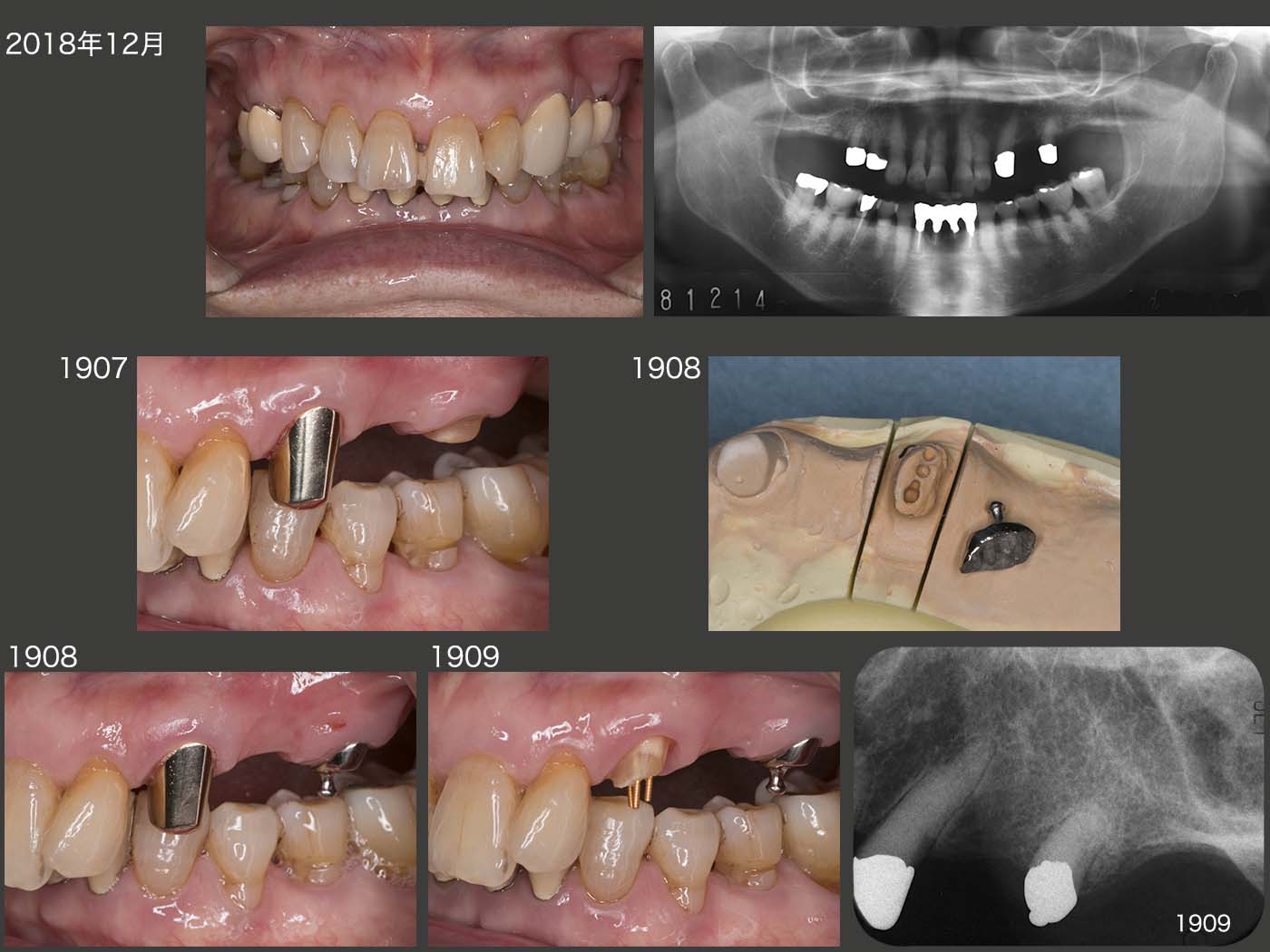
2018年12月までの5年4ヵ月間,特に問題なく経過した.しかし,19年7月,左上5の内冠が歯冠破折した.本来なら抜髄して,根管保持の補綴装置を製作するところであるが,今回は有髄のままOPAアタッチメントを装着した.(どこまで保てるか疑問ではあるが)なお,装着時に患者さんから左上3も外れていると言われたが,本当に左上3の内冠も歯冠破折していた.こちらはまだ歯肉縁上歯質が残っていたので,ピンを用いて内冠を再合着した.
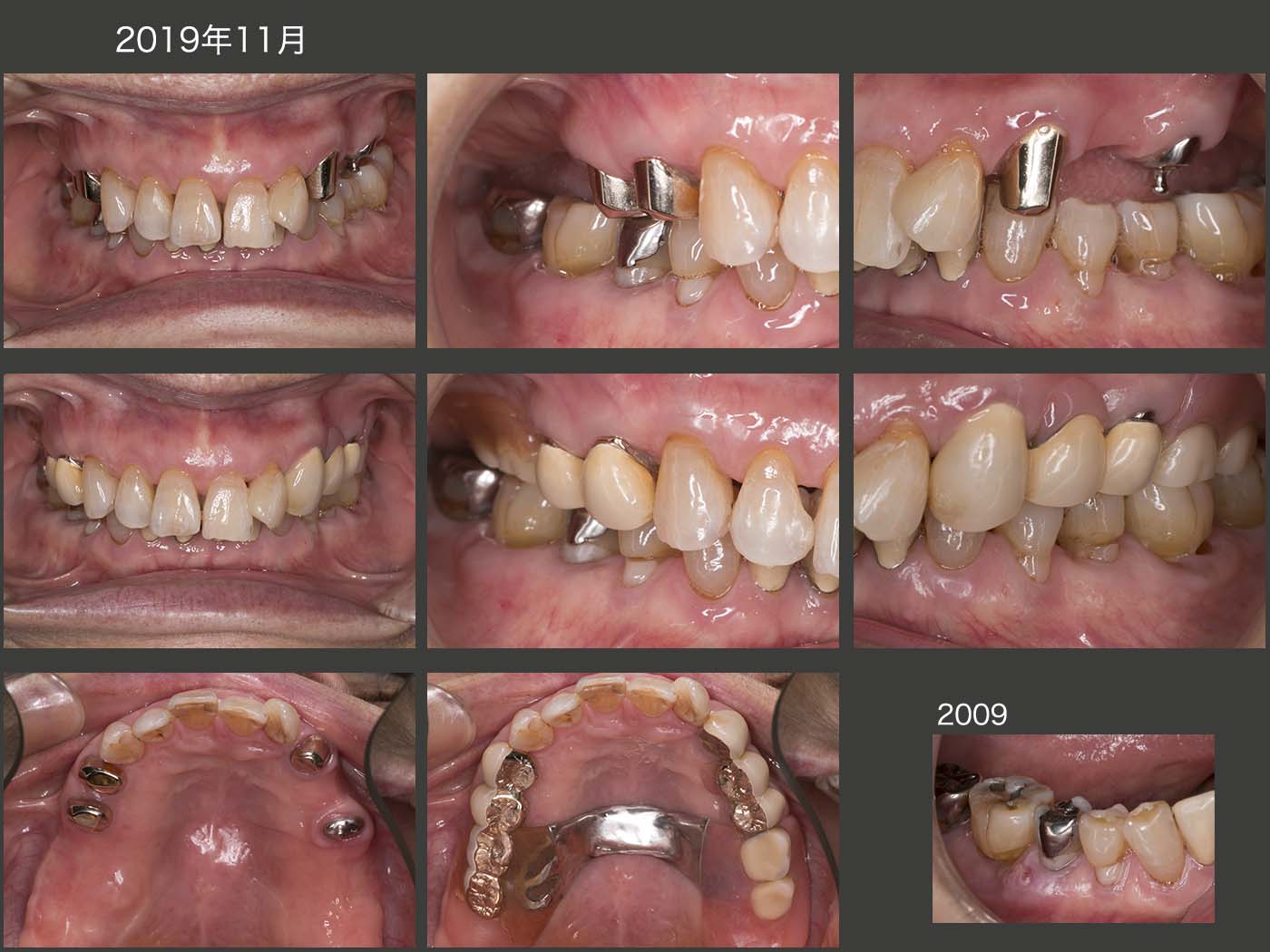
2019年11月の状態.それにしても,有髄歯が2本続けて歯冠破折するとは想像していなかったとともに,有髄のままリカバリーできて本当に良かった.12年の時に心配した右上4は,両側性設計にすることで連結固定効果が強固になったことが幸いしたからか,その後小康を保っている.
20年9月に右下5に歯肉膿瘍が生じた.歯根破折と思われるが,コロナ禍ということで,経過観察中.
3.長期経過症例
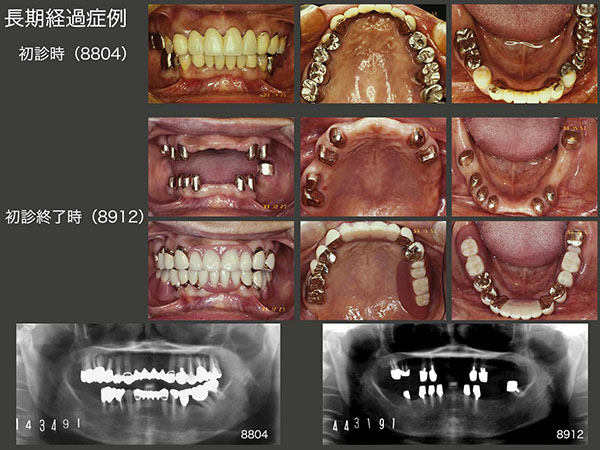
1988年4月初診,43歳女性.左下パノラマX線写真からみてとれるように,全顎的に歯周病に罹患していた.当時の私の技量から保存できる歯を残したうえで,89年12月,上下顎にコーヌス義歯を装着した.
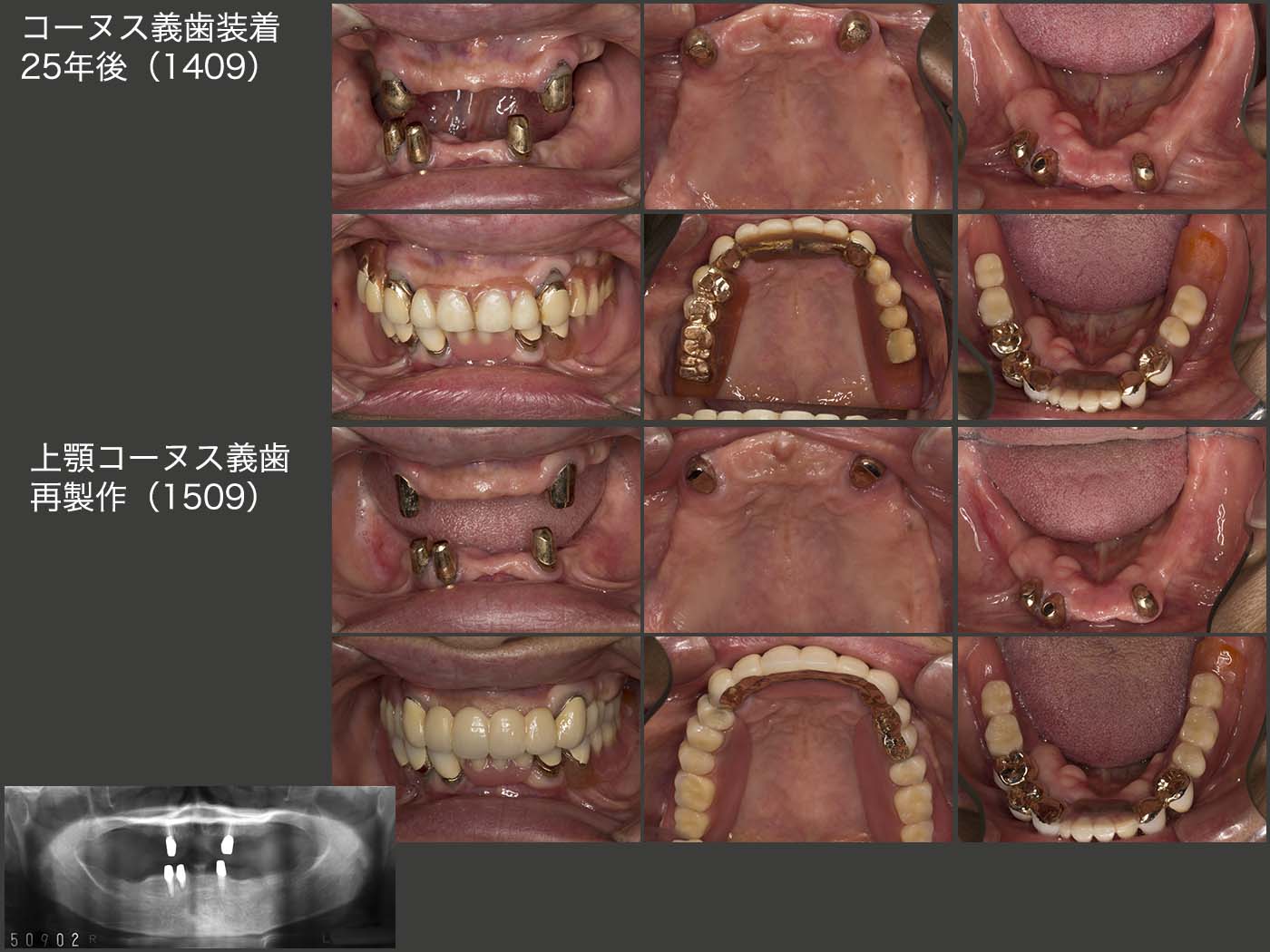
上段のスライドは,コーヌス義歯装着後25年経過した2014年9月の状態.初診終了時上顎は6本,下顎は7本歯が残っていたが,14年には上顎は2本,下顎は3本と,この25年の間に合計8本の歯を失った.しかし,上下顎のコーヌス義歯は25年経過してもなお使用することができた.このように,将来に変化に対応できることがコーヌス義歯の利点の一つである.
しかし,15年9月,上顎左右犬歯のマージン部の2次カリエスが大きくなり,また内外冠の維持力の低下がみられたため,上顎義歯を再製作せざるを得なかった.下顎は,上顎の新義歯に合わせて人工歯を交換したりしているが,昔のままの義歯を使用し続けている.
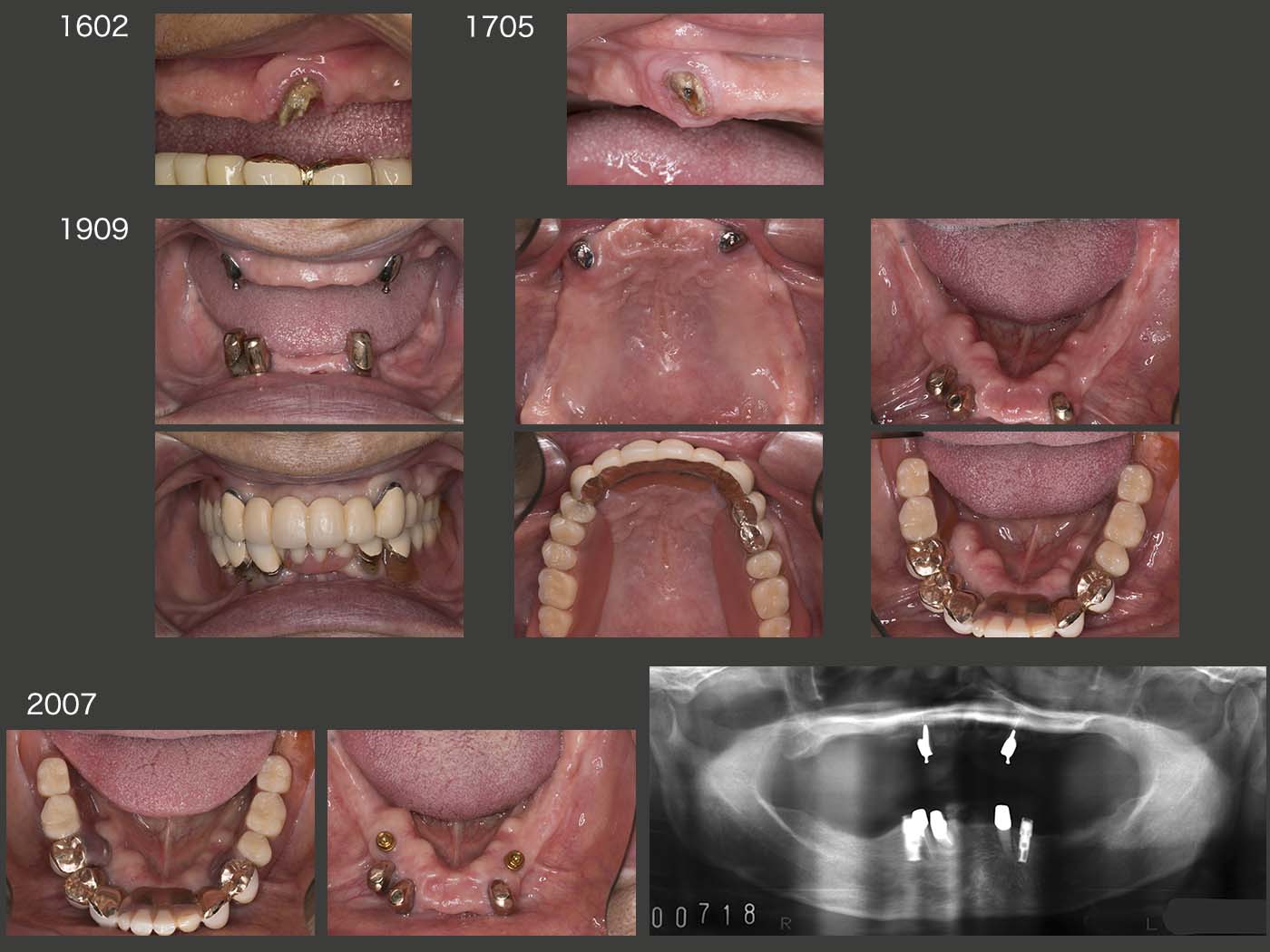
2016年2月に左上3,17年5月に右上3それぞれの内冠が立て続きにコアごと脱離した.15年の内外冠再製作の際,前のままのコアを使用したが,う蝕がコアの内部にまで侵食していたのかもしれない.何度か内冠を再合着したが,19年9月,OPAアタッチメントに変更した.外冠がそのまま再利用でき,根面アタッチメントの周囲を開放できることから,コーヌス冠のリカバリーによく利用している.
また,19年9月の時点で,下顎の残存歯が風前の灯火の状態であった.下顎の総義歯の維持安定は相当難しいことから,いつ総義歯になっても構わないように,11月に2本のインプラントを埋入した.20年7月,まだ下顎残存歯は使用可能とのこと.インプラントの出番はまだない.