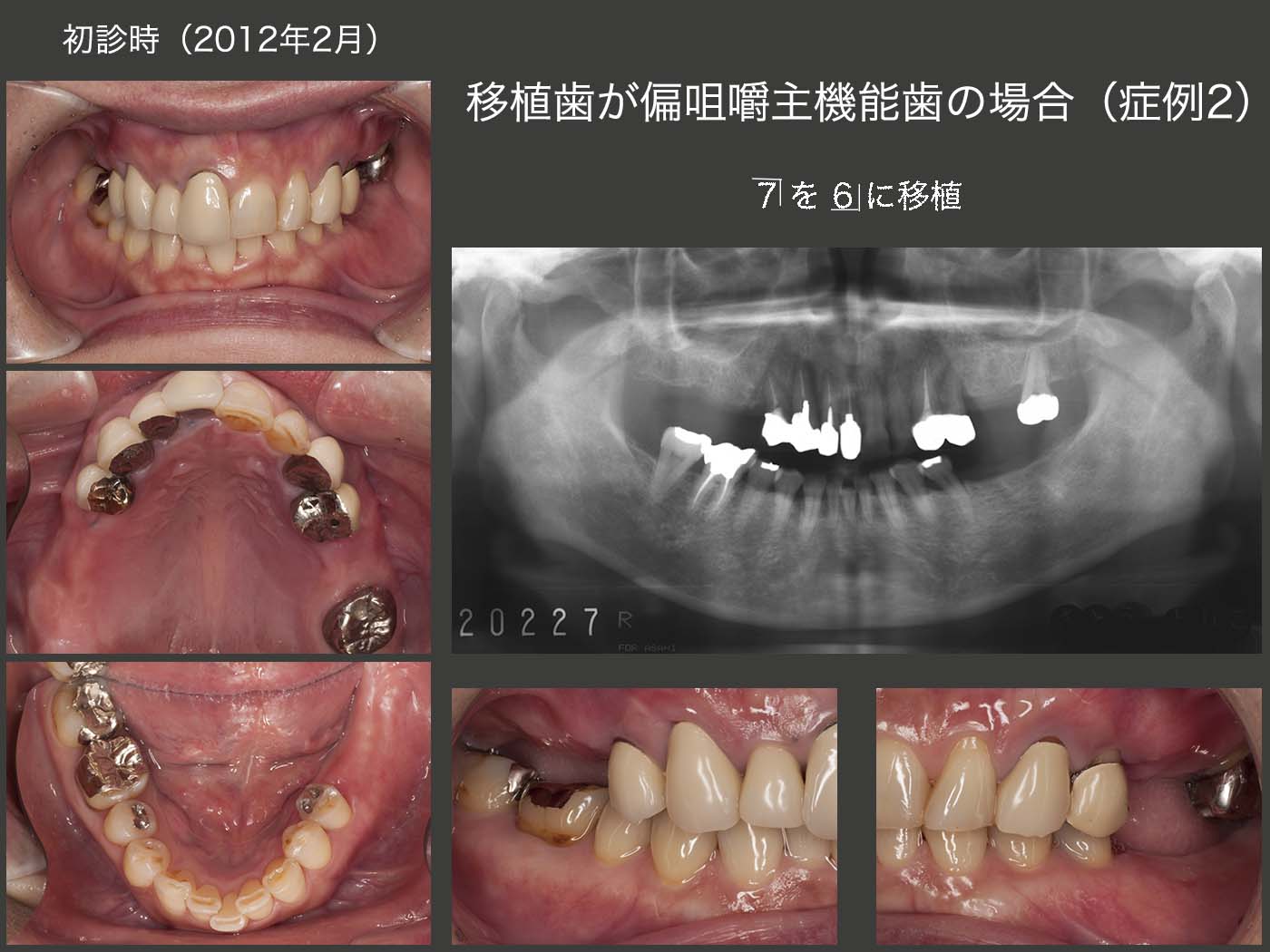
11.移植歯が偏咀嚼主機能歯の場合(症例2)
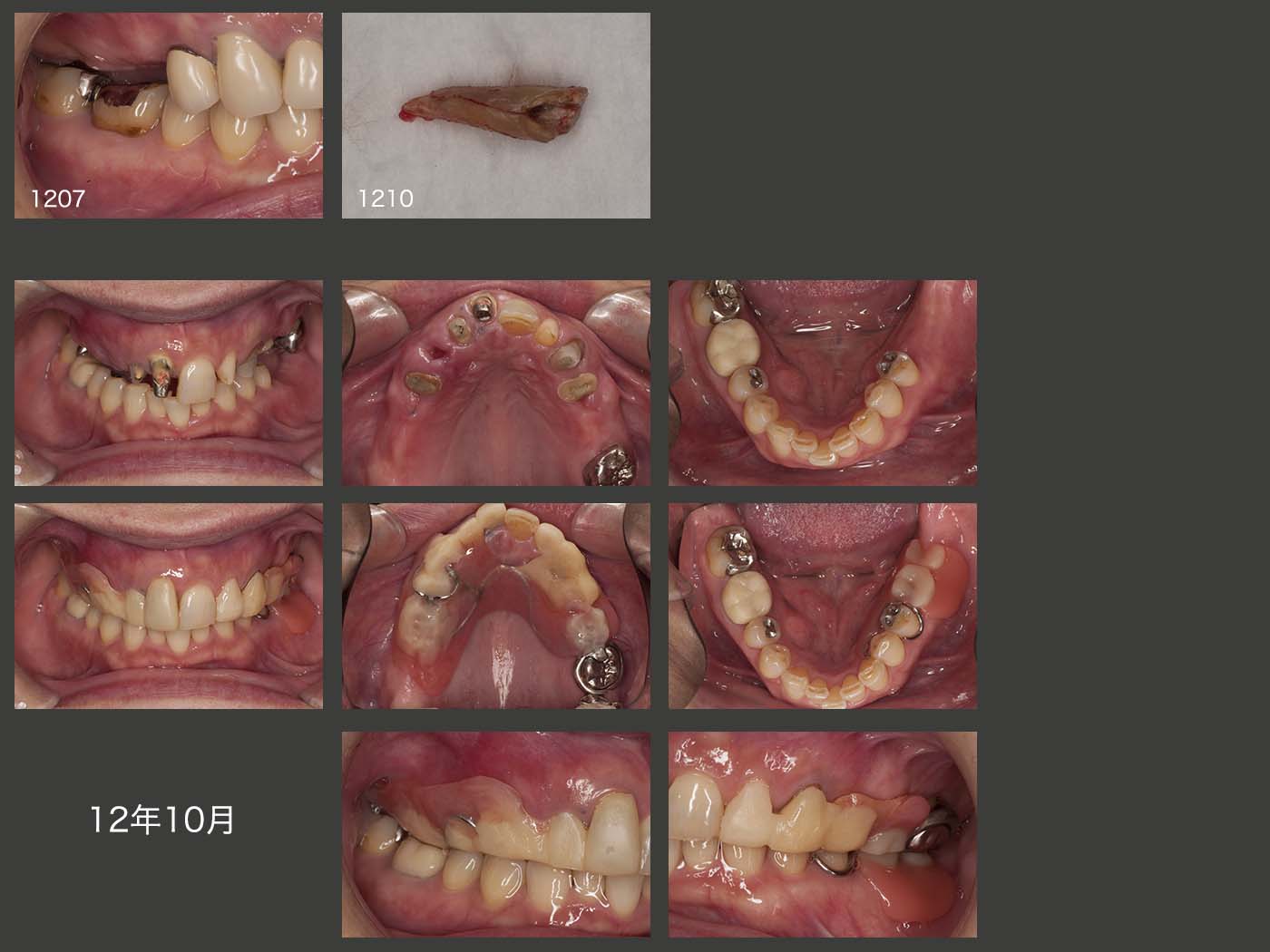
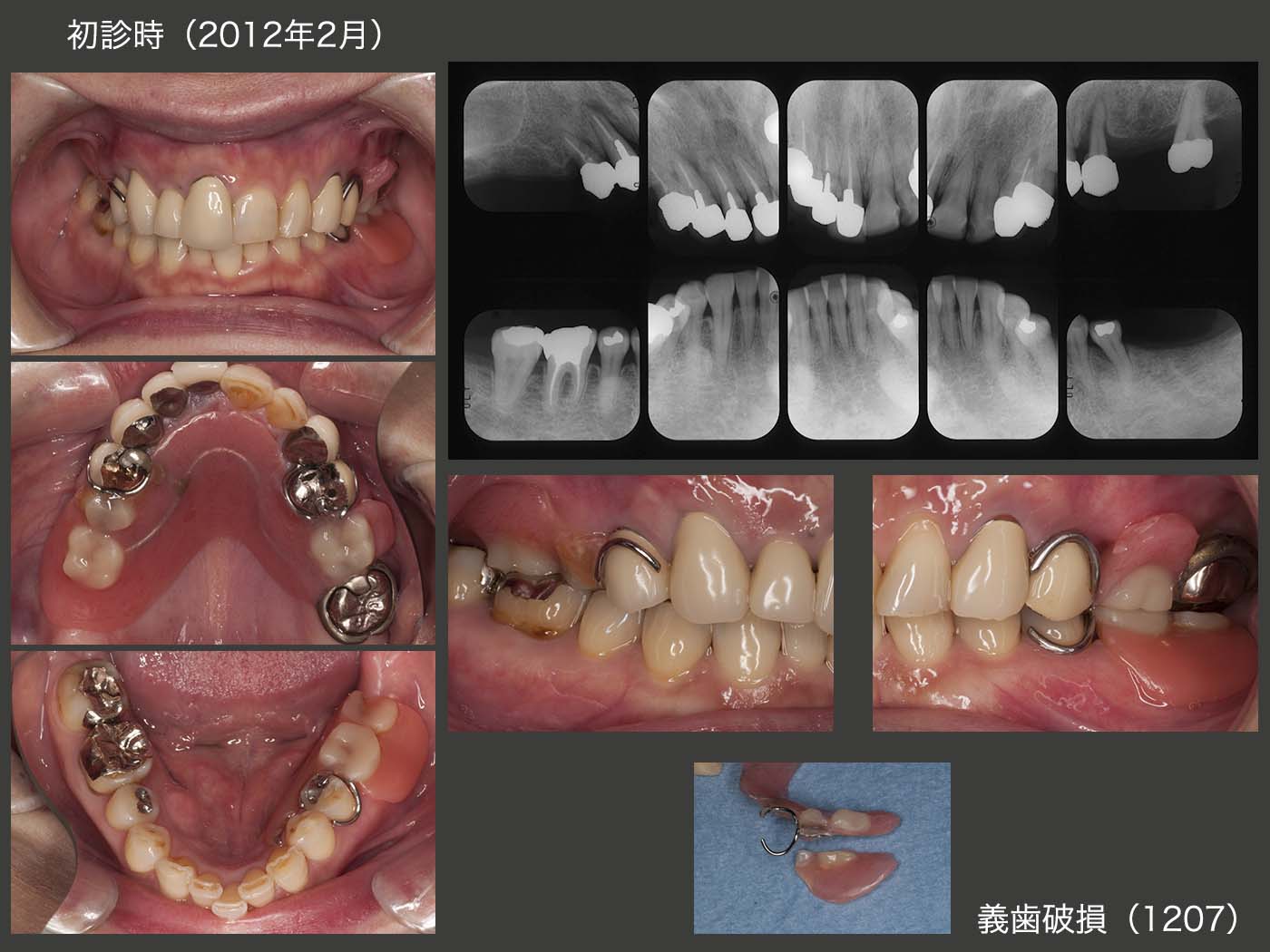
初診時の右側方面観の写真は,下顎偏心位で撮影された可能性が高いが,2012年7月の中心咬合位での右側方面観では,義歯のスペースが全くない状態であった.右上3は歯根破折しており,抜去した.そこでまず,上顎義歯の維持安定を図るために,右上1,2および左上2,3を支台歯に組み込んだ.動揺の大きかった右上4および抜髄した左上4は残根状にして,力から開放した.なお,右上4は歯周ポケットが最大6mm,左上4は8mm認められた.下顎位を確保するために,暫くの間健全歯である左上1を支台歯として取り込まないようにした.
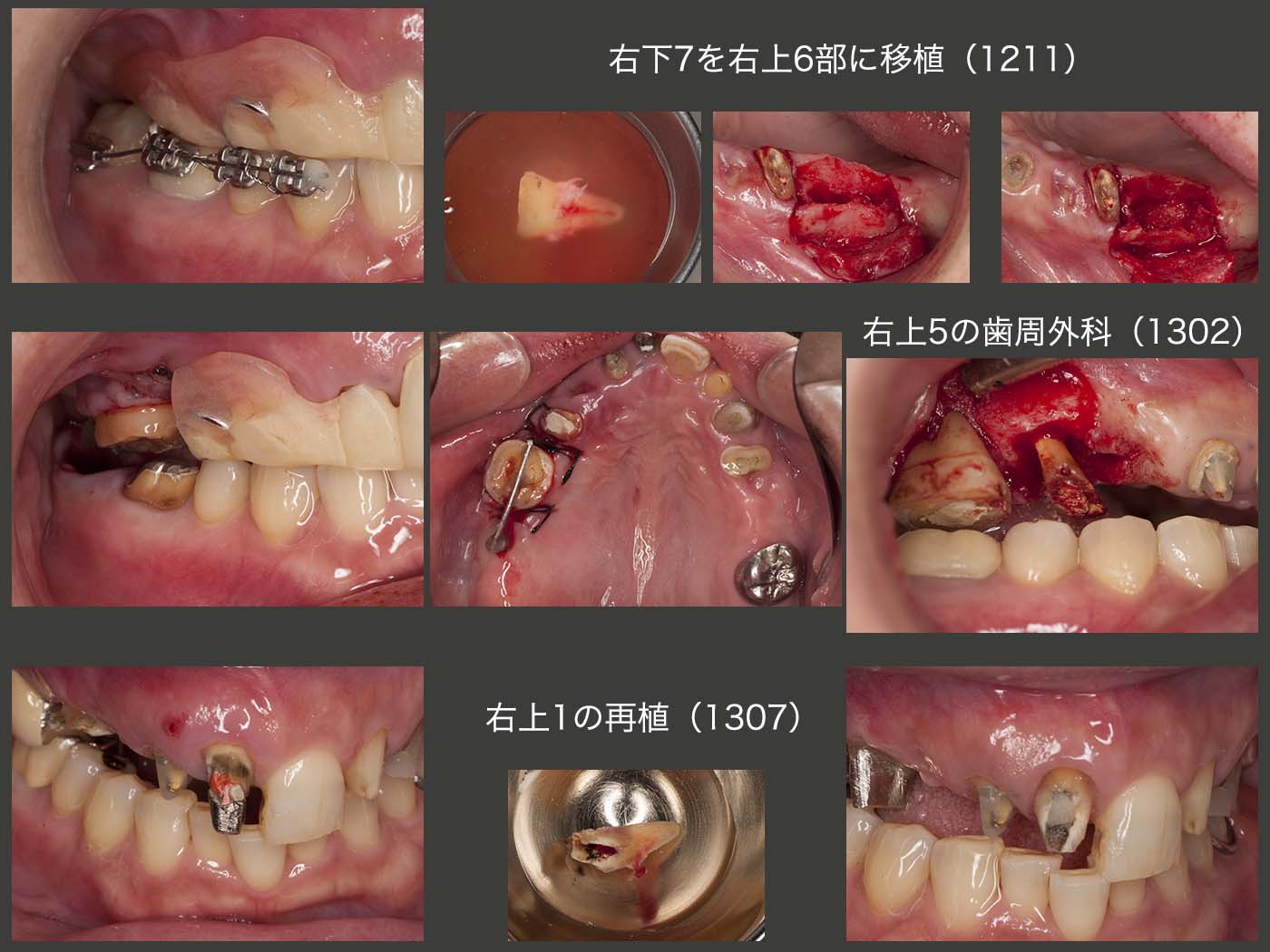
2012年11月,ここでさらに上顎義歯の安定を図るために,非機能歯であり,上顎顎堤にとっては加圧要素となる右下7を右上6部に移植することにした.ドナー歯に挻出力を与え,抜歯しやすいように工夫した.受容側においては,歯槽骨中央部にメスで切開を加え,頰側の歯槽骨を側方に押し広げた.また,13年1月に左上4(スライドにはないが),および2月に右上5の歯周外科を行った.つぎに7月,歯根破折によるフィステルがみられた右上1を再植した.破折位置は浅く,本来は矯正的挻出の範疇であるが,固定源の問題,治療期間の観点から再植を選んだ.
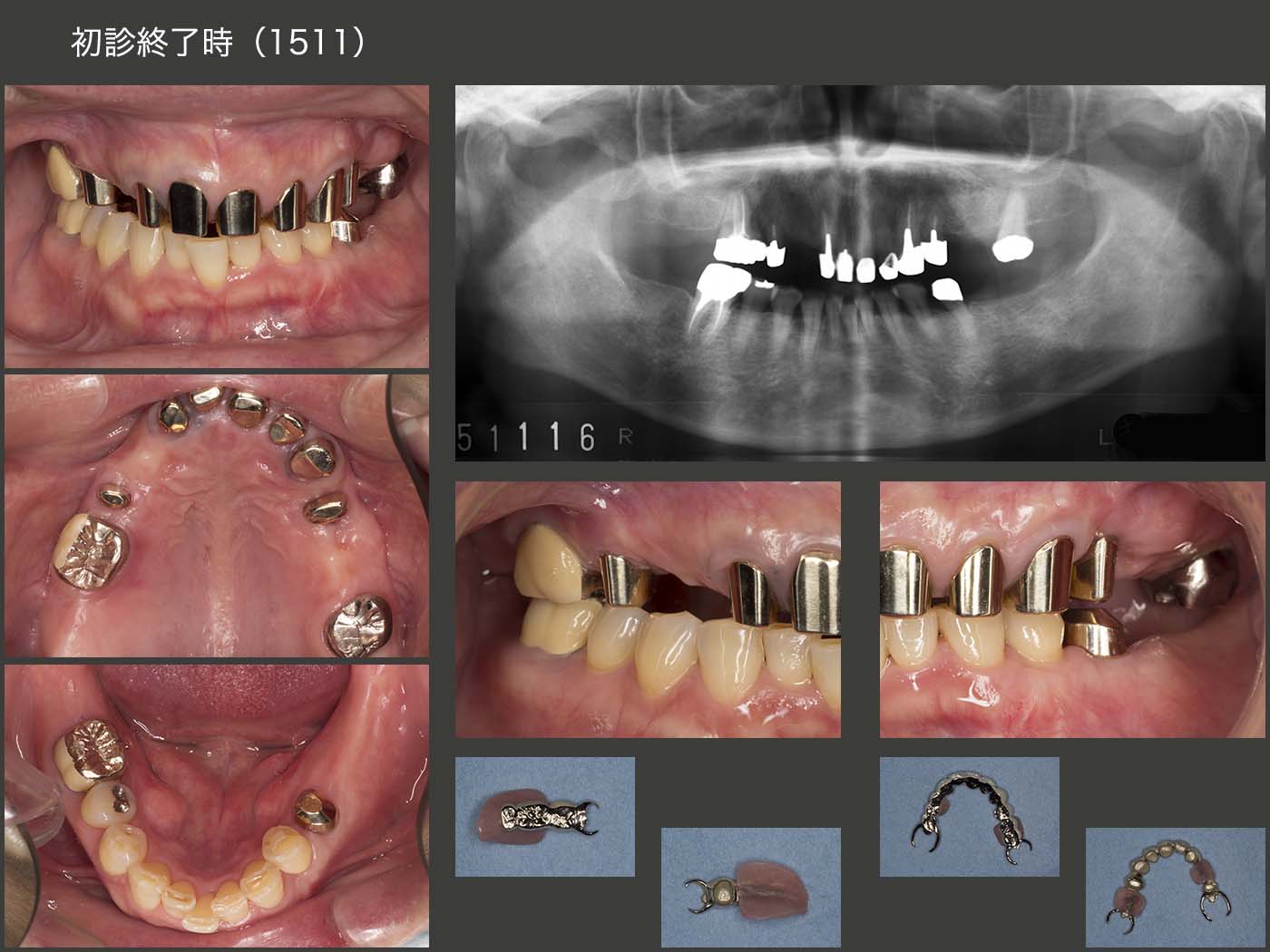
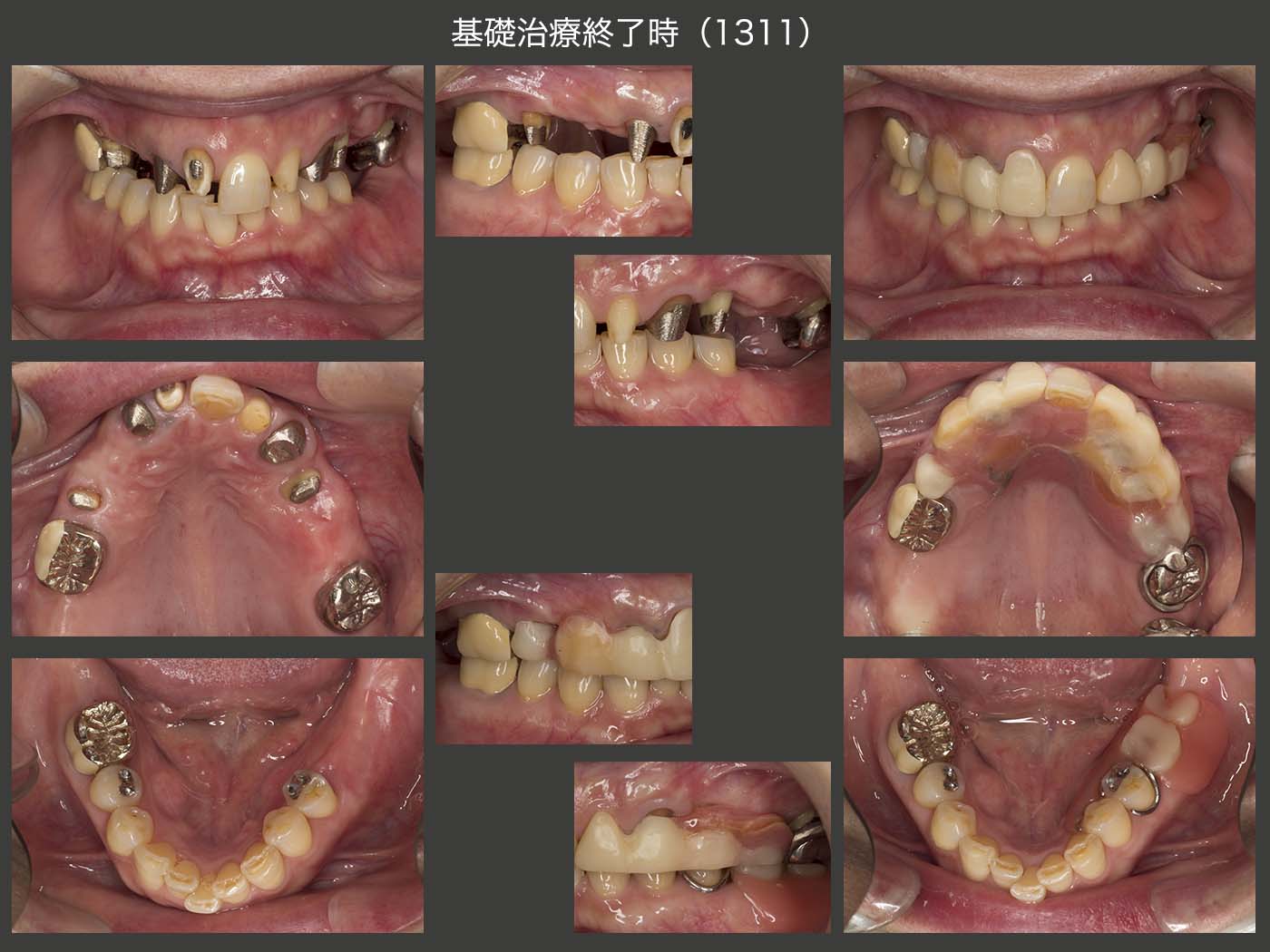
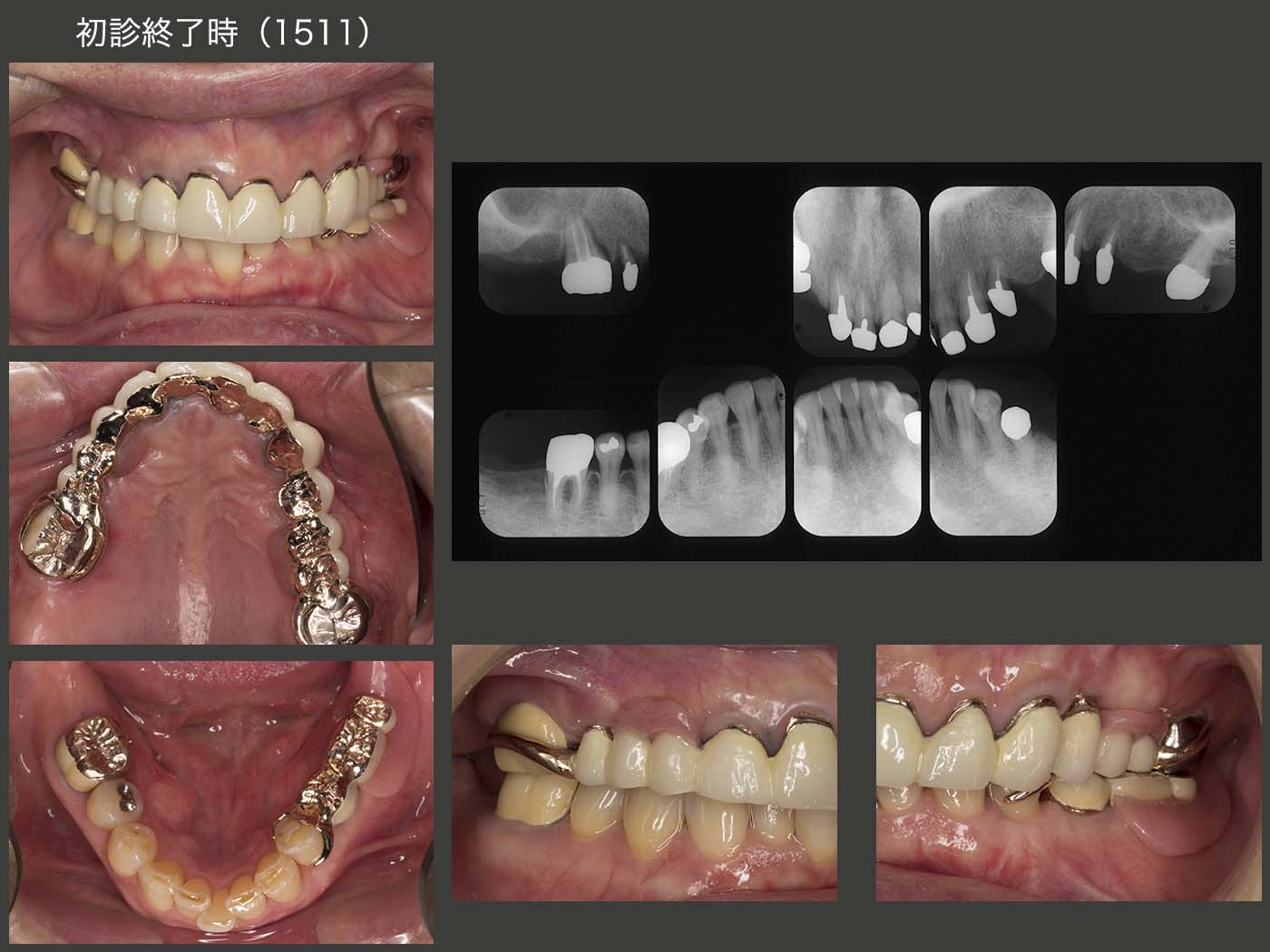
2015年11月,初診終了時の状態.新義歯製作中,咀嚼の中心は右側の上下6であり,これまで,右上6は移植後の歯周ポケットが最大5mmで安定していたが,初診終了時には近心部が7mmまで深化してしまった.
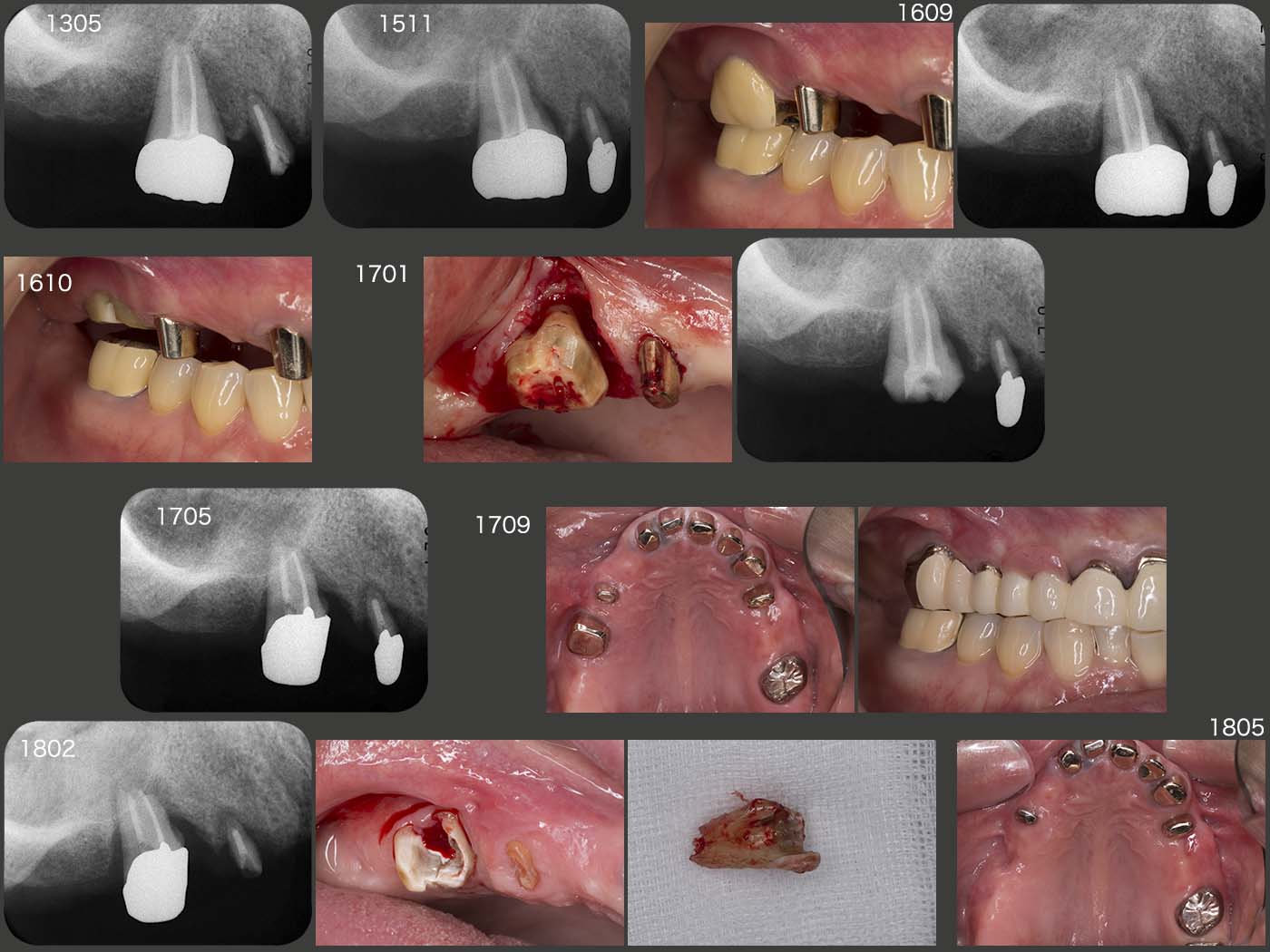
右上6(移植歯)の経過.まずスライド左上は,2013年5月,クラウン装着時の状態であるが,特に問題はない.しかし,15年11月,初診終了時においては,近心に歯周ポケットが7mmあり,デンタルX線写真から近心に透過像が認められる.16年9月の時点では,歯周ポケットが近心で10mmとなったため,クラウンを除去し,力の解放を行った.17年1月に,歯周外科を行い,今度はコーヌス冠を装着して,2次固定効果を期待した.(17年9月装着,歯周ポケットは5mmに回復した.)しかし,18年2月,右上4のコアごと脱離の際,移植歯を精査したところ,頰側歯肉縁下に炎症性吸収が生じ,歯質がなくなっていた.そこをさらに深く追っていくと,上顎洞の穿孔も認められたため,抜去せざるを得なかった.もちろん私の手技が稚拙であることは間違いないが,ここが偏咀嚼主機能歯になったことが大きな要因になったことも否定できない.18年3月,右上4に根面板を装着した.
その後,20年9月,右上2を歯根破折で抜去した.10月,左下の義歯を誤って排水溝に落とし,紛失.左下5に内冠の上からクラウンを装着した.いずれ上顎は総義歯になるという川の流れは変えられないと思うが,下顎の残存歯は両側犬歯が有髄歯でもあるから,上顎シングルデンチャーでも何とか対応できると考えている.